Tu resonancia NO siempre explica tu dolor: qué revela la ciencia sobre la degeneración de columna en personas sin síntomas

Cuando aparece el dolor lumbar, muchas personas recurren a pruebas de imagen —sobre todo resonancias magnéticas— con la esperanza de “descubrir” qué estructura está causando el problema. Sin embargo, un dato sorprendente que la investigación lleva décadas mostrando es que muchas de las “lesiones” que aparecen en las resonancias también están presentes en personas sin ningún tipo de dolor.
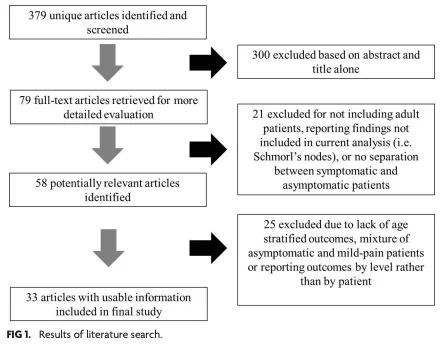
Para comprender mejor este fenómeno, un grupo de investigadores realizó una revisión sistemática de 33 estudios que recopilaron 3.110 resonancias y tomografías de individuos totalmente asintomáticos. El objetivo: saber qué porcentaje de personas sin dolor tienen signos de degeneración en su columna y cómo aumenta esta prevalencia con la edad.

Los resultados son tan contundentes como reveladores.
¿Qué encontraron? La “degeneración” es parte del envejecimiento normal
El estudio analizó hallazgos clásicos que suelen aparecer en informes de resonancia y que muchas veces se interpretan como la causa del dolor:
- Degeneración del disco
- Pérdida de señal (“disco negro”)
- Pérdida de altura discal
- Protrusiones
- Abombamientos
- Fisuras anulares
- Artrosis facetaria
- Espondilolistesis
Lo sorprendente es que todas estas alteraciones aumentan con la edad incluso en personas SIN dolor. Algunos datos clave:
Degeneración discal
- 20 años: 37%
- 40 años: 68%
- 80 años: 96%
Es decir: casi todos los mayores de 20-30 años tienen algún grado de degeneración en la resonancia… sin dolor.
Abombamientos discales
- 20 años: 30%
- 50 años: 60%
- 80 años: 84%
Protrusiones discales
Más estables, pero comunes: del 29% a los 20 años al 43% a los 80.
Artrosis facetaria
- 20 años: 4%
- 50 años: 32%
- 80 años: 83%
¿Qué significa esto para pacientes y profesionales?
Las imágenes muestran signos radiológicos, no dolor
Que en una resonancia aparezca una protrusión o degeneración, NO significa automáticamente que esa estructura esté causando dolor.
El estudio demuestra que el envejecimiento normal produce cambios visibles, y que estos no tienen por qué ser patológicos.
Interpretar un informe sin contexto puede crear miedo innecesario
Términos como “hernia discal”” o “abombamiento del disco” pueden sonar alarmantes, pero muchas veces describen procesos normales para la edad.
De hecho, el propio artículo alerta de que estos hallazgos conducen frecuentemente a intervenciones médicas innecesarias —medicación, infiltraciones e incluso cirugías— sin mejorar los resultados del paciente.
La clínica manda: los síntomas son más importantes que la imagen
Los autores recalcan que los hallazgos de imagen deben interpretarse siempre en el contexto de los síntomas, la exploración física y la historia clínica.
Una resonancia que muestre “muchos cambios” en un paciente sin dolor no es un problema per se.
Una resonancia “limpia” en un paciente con dolor… tampoco explica nada por sí sola.
“Normalizar” estos hallazgos reduce el miedo al movimiento
Entender que la columna puede mostrar “desgaste” sin que exista riesgo real ayuda a:
- Mejorar la adherencia al ejercicio,
- Disminuir el miedo al movimiento (kinesiofobia),
- Reducir la hipervigilancia sobre la columna.
CONCLUSIONES
La revisión concluye que:
La mayoría de los hallazgos que se describen como degenerativos en la columna son parte del envejecimiento normal y no deben interpretarse automáticamente como causas de dolor.
Este trabajo es una pieza fundamental para cambiar la narrativa sobre el dolor lumbar.
La resonancia es una herramienta valiosa, pero su interpretación debe ser prudente, contextualizada y basada en evidencia. Si no, corremos el riesgo de sobre-diagnosticar, sobre-tratar y, paradójicamente, empeorar los resultados al generar miedo o falsas creencias en los pacientes.